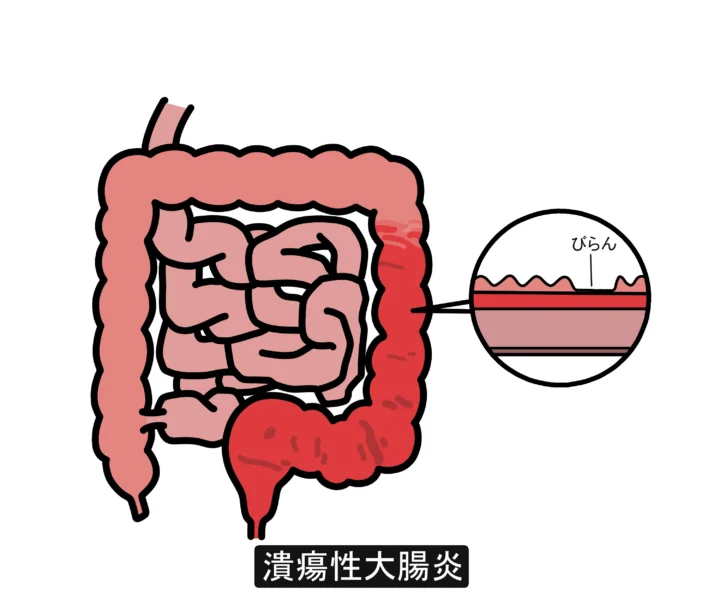
潰瘍性大腸炎とは
潰瘍性大腸炎は、大腸の粘膜に慢性的な炎症が起こり、びらんや潰瘍が生じて下痢、血便、腹痛などを引き起こす病気です。
再燃(症状が悪化)と寛解(症状が落ち着く状態)を繰り返すのが大きな特徴です。
原因は完全には解明されていませんが、免疫の異常反応が関係しているとされ、国の指定難病にも認定されています。
発症は10〜30代に多い一方、近年は中高年の発症も増えています。適切な治療を続けることで、日常生活を問題なく送れる方が多い病気です。
潰瘍性大腸炎の原因
潰瘍性大腸炎の発症には、環境要因(ストレスや食生活)、腸内細菌の変化、遺伝的背景など複数の要因が重なり合うことで、免疫の異常が生じると考えられています。
これらの要因が組み合わさって免疫が自分自身の腸粘膜を攻撃してしまい、炎症が引き起こされるとされています。
環境要因(ストレス・食生活)
生活リズムの乱れ、精神的ストレス、脂っこい食事などが腸の働きに影響し、免疫バランスを崩すきっかけになると考えられています。
腸内細菌との関係
腸内細菌のバランスが乱れると、腸の免疫機能が過剰に反応しやすくなり、炎症につながる可能性が指摘されています。
遺伝的要因
家族に潰瘍性大腸炎の患者がいる場合、発症リスクが高くなることが報告されています。遺伝的な体質が免疫異常の背景に関わっているとされています。
免疫異常
これらの要因が重なることで、本来は体を守るはずの免疫が誤って自分の大腸粘膜を攻撃してしまいます。この「自己免疫の異常反応」が潰瘍性大腸炎の中心的な発症メカニズムと考えられています。
潰瘍性大腸炎の症状
潰瘍性大腸炎の症状は 「腸の炎症によって直接起こる主な症状」 と
「炎症が続くことで現れる合併症(腸管・腸管外)」 の大きく2つに分けられます。
腸の炎症によって起こる主な症状
潰瘍性大腸炎では、大腸の粘膜に炎症やびらん・潰瘍が生じることで、次のような症状があらわれます。
- 血便(血の混じった便)
- もっともよく見られる症状です。炎症が粘膜で起きるため、便と一緒に血液や粘液が出ることがあります。
- 下痢・頻回の排便
- 炎症によって大腸が水分を十分に吸収できず、下痢が続きます。1日に何度もトイレに行くことがあり、夜間に尿意ならぬ「便意」で起きる方もいます。
- 腹痛・腹部の不快感
- 特に排便前に差し込むような痛みが出ることがあります。炎症範囲が広いほど強くなる傾向があります。
- 発熱・倦怠感
- 中等症〜重症になると、強い炎症により38℃前後の発熱や、強いだるさが生じることがあります。
- 貧血・体重減少 出血や炎症により貧血が進み、食欲低下や吸収不良で体重が落ちることがあります。
合併症として起こる症状(腸管・腸管外)
潰瘍性大腸炎では、腸の炎症が続くことにより「腸そのもの」に合併症が起こるだけでなく、「腸以外の臓器」にも影響が現れることがあります。
腸管の合併症
- 重度の出血
大腸の広い範囲で炎症が強い場合、入院治療が必要な大量出血となることがあります。 - 中毒性巨大結腸症(ちゅうどくせいきょだいけっちょうしょう)
大腸が急激に拡張し、穿孔(穴があく)リスクが高まる重篤な合併症です。発熱・激しい腹痛・頻脈が特徴で、緊急治療が必要です。 - 大腸穿孔
強い炎症が続き腸壁が弱ると、大腸に穴があくことがあります。生命に関わるため緊急手術が必要です。 - 大腸がん(長期経過によるリスク)
罹病期間が長くなると、炎症の影響で大腸がんのリスクが上がります。
そのため、寛解中であっても定期的な大腸内視鏡検査が推奨されます。
腸管外の合併症
潰瘍性大腸炎は「全身の免疫システム」が関係する病気のため、腸以外の部分にも炎症が及ぶことがあります。
- 関節症状(関節痛・関節炎)
膝・足首・肘などに痛みや腫れが出ることがあります。 - 皮膚症状(結節性紅斑など)
すねの部分に赤く痛いしこりができる結節性紅斑が代表的です。 - 眼の炎症(ぶどう膜炎・強膜炎)
目の痛み・充血・視力低下につながることがあり、早期の眼科受診が必要です。 - 肝臓・胆道の病気(原発性硬化性胆管炎など)
胆管が狭くなる病気を合併することがあり、肝機能障害につながることがあります。
潰瘍性大腸炎の分類
潰瘍性大腸炎は、炎症がどの範囲に広がっているか(病変部位) と、症状の強さ(重症度) 、臨床経過などによる分類があります。これらの分類に基づいて個々の患者さんの病態を評価し、治療方針や必要な検査を決めていく、重要な情報となります。
病変部位による分類
潰瘍性大腸炎の炎症は直腸から口側に拡がる様に進展します。大腸のどの位置に拡がるかによって3つに分類されます。
- 直腸炎型
肛門に最も近い直腸の部分だけに炎症がみられるタイプです。比較的軽症のことが多く、治療では、内服薬による全身的な治療のほか、坐剤やフォーム製剤などの局所治療が効果的です。 - 左側大腸炎型
炎症が直腸からS状結腸、下行結腸まで及ぶタイプです。横行結腸の右側には広がりません。治療には内服薬が基本となりますが、注腸製剤などの局所治療を併用することもあります。 - 全大腸炎型
炎症が大腸全体に広がっているタイプです。内服薬、点滴治療、生物学的製剤などの全身治療が中心となります。

直腸炎型 左側大腸炎型 全大腸炎型
重症度による分類
潰瘍性大腸炎は、症状の程度に応じて「軽症・中等症・重症」に分類されます。
| 重症 | 中等症 | 軽症 | |
| 1) 排便回数 | 6回以上 | 重症と軽症の中間 | 4回以下 |
| 2) 顕血便 | (+++) | (+)〜(−) | |
| 3) 発熱 | 37.5℃以上 | (−) | |
| 4) 頻脈 | 90/分以上 | (−) | |
| 5) 貧血 | Hb10g/dL以下 | (−) | |
| 6) *赤沈またはCRP | 30mm/h以上 3.0mg/dL以上 | 正常 正常 |
*血沈、CRP:血液による検査。体の中に炎症があると数値が上昇する。 中等症以上の潰瘍性大腸炎は国の定める指定難病であり、医療費助成制度の対象となります。
臨床経過による分類
再燃寛解型(最も多い)
- 再燃寛解型とは、症状が悪化する「再燃」と、落ち着く「寛解」をくり返するタイプ
- 寛解を長く保つために、5-ASAや生物学的製剤による維持療法が重要
- 日常生活と治療のバランスを取りながら経過をみることが多い
慢性持続型
- 明らかな寛解がみられず、症状が長期間持続する
- 粘血便・腹痛・下痢が続き、生活に影響が出やすい
- ステロイド依存や治療抵抗例が多く、薬剤調整や強化療法を要することがある
急性劇症型
- 数日〜短期間で急速に症状が悪化
- 多量の下血、頻回の下痢、発熱、貧血など重篤な症状
- 入院治療が必須となり、ステロイド静注や生物学的製剤など集中的治療を行う
- 場合により緊急手術が必要となることもある
潰瘍性大腸炎の検査
潰瘍性大腸炎の診断は、ひとつの検査だけでは確定が難しいため、内視鏡・血液・便検査・画像検査などを組み合わせて総合的に判断します。
炎症の広がり・重症度・合併症の有無などを丁寧に評価することで、最適な治療方針を決めることができます。
大腸内視鏡検査
潰瘍性大腸炎の診断においてもっとも重要な検査です。内視鏡を用いて大腸の粘膜を直接観察し、
- 炎症の範囲
- 炎症の強さ
- びらん・潰瘍の有無
- 出血や粘液の状態
などを評価します。同時に生検(組織採取)を行い、病理学的に炎症の程度を調べることも可能です。また、クローン病や感染性腸炎など他の病気との鑑別にも役立ちます。
寛解期でもがんの早期発見のために、定期的な内視鏡検査が推奨されています。
血液検査
血液検査では、体内の炎症状態や全身の健康状態を把握します。具体的には、
- CRP・白血球数:炎症の強さの指標
- ヘモグロビン(Hb):出血や炎症による貧血の有無
- アルブミン:栄養状態・病勢の指標
- 肝機能・腎機能:治療薬使用の安全性チェック
など多角的に評価します。病状の変化を追ううえでも重要な検査です。
便検査(便中カルプロテクチンなど)
便中に含まれる炎症マーカー(カルプロテクチンやラクトフェリンなど)を測定することで、腸内の炎症を客観的に数値化できます。
- 内視鏡をしなくても炎症の有無や強さを推測できる
- 再燃の早期発見に役立つ
- 小児でも負担が少ない
といった利点があります。治療効果の判定や経過観察にも広く利用されています。
画像検査(CT・MRI)
CTやMRIでは、大腸の外側から腸の状態を見ることができるため、合併症の評価に有効です。
- 腸の壁の厚み
- 周囲の炎症の広がり
- 膿瘍(うみのたまり)
- 穿孔や重度の炎症の有無
- 中毒性巨大結腸症の評価
などを正確に把握できます。特に重症例や急な腹痛を伴う場合に、治療方針を決める重要な検査になります。
潰瘍性大腸炎の治療方法
薬物療法
- 5-ASA製剤(メサラジン):基本となる薬で炎症を抑える
- ステロイド薬:炎症が強い時に短期間使用
- 免疫調整薬:免疫の働きを調整し再燃を防ぐ
- 生物学的製剤・JAK阻害薬:中等症〜重症例で使用される最新の治療
治療の中心は薬物療法で、近年の薬の進歩により手術が必要となるケースは減少しています。
外科的治療
薬で改善しない重症例や、合併症(大腸の穿孔、重度の出血、がん)などがある場合に、大腸を切除する手術が選択されます。人工肛門を避ける再建術が可能な場合もあります。
食事療法と生活指導
- 脂肪分の多い食事やアルコールを控える
- バランスのよい食事
- 規則正しい生活と十分な睡眠
- ストレスをためない工夫
これらは再燃予防に非常に重要です。
潰瘍性大腸炎のがん化
潰瘍性大腸炎では、炎症が長期間続くことで大腸がんの発症リスクが高くなることが知られています。特に、発症から8〜10年以上経過している場合や、炎症が大腸全体に及ぶ全大腸炎型ではリスクが上昇します。症状が落ち着いている寛解期でも、定期的な大腸内視鏡検査を受け、がんの発見に努めましょう。早期の病変であれば内視鏡で治療が可能です。
潰瘍性大腸炎とクローン病の違い
潰瘍性大腸炎とクローン病は、どちらも炎症性腸疾患(IBD)に分類されますが、病変の場所や広がり、症状に違いがあります。
潰瘍性大腸炎(UC)
- 炎症は大腸の粘膜層に限局
- 直腸から連続的に炎症が広がる
- 血便を伴う下痢が多い
クローン病
- 口から肛門まで消化管のどこにでも炎症が起こる
- 炎症は「飛び飛び(スキップ病変)」で発生
- 深い潰瘍ができやすく、狭窄や瘻孔を合併しやすい それぞれ治療方針も異なるため、正確な診断が重要です。
潰瘍性大腸炎は人にうつる?
潰瘍性大腸炎は、人から人へうつる病気ではありません。細菌やウイルスによる感染症ではないため、日常生活や食事の共有、入浴、キス、性行為によって感染することはありません。
検索では「潰瘍性大腸炎 性行為 うつる」といった不安が多く見られますが、性行為で感染することも一切ありません。
まとめ
潰瘍性大腸炎は慢性的な炎症性腸疾患で、再燃と寛解を繰り返す病気です。
原因は免疫の異常など複数の要因が関係しており、治療の中心は薬物療法です。適切な治療を続けることで、多くの方が普段通りの生活を送ることができます。症状が落ち着いている時期でも、再燃や大腸がんリスクに備えて定期的な内視鏡検査が大切です。
記事監修医紹介
小泉 岐博
(こいずみ みちひろ / Michihiro Koizumi)
経歴

神奈川県藤沢市生まれ。
1995年、日本医科大学医学部卒業。医学博士。
大学付属病院および関連病院において、消化器疾患の診療・検査・手術に従事。専門は大腸がん。
2020年より西新井大腸肛門科に勤務し、肛門疾患の診療および手術手技の研鑽を積む。
2023年、北千住大腸肛門クリニック院長に就任。
現在は、大腸・胃の内視鏡検査および治療、肛門疾患の診療と日帰り手術、がん手術後のフォローアップを中心に診療を行っています。
「患者さんが何に困っているのか」を大切にし、患者さん一人ひとりにとって何が最適な治療なのかをともに考えることを診療理念としています。
略歴・資格
- 日本医科大学付属病院 兼任講師
- 日本外科学会 専門医・指導医
- 日本消化器外科学会 専門医・指導医
- 日本大腸肛門病学会 専門医・指導医・評議員
- 日本消化器内視鏡学会 消化器内視鏡専門医・指導医
- がん治療認定医