胃がん
胃がんとは
胃がんとは、胃の内側を覆っている胃粘膜の細胞ががん化して発生する病気です。日本では古くから患者数の多いがんとして知られており、現在でも大腸がんや肺がんと並ぶ重要ながんの一つです。
近年は、胃内視鏡検査(胃カメラ)の普及やピロリ菌除菌治療の広がりによって、胃がんによる死亡数は徐々に減少しています。しかし依然として日本では罹患数・死亡数ともに上位に位置するがんであり、早期発見が重要です。
胃がんは、早期の段階で発見できれば内視鏡治療のみで治癒が期待できる場合も多いがんです。逆に、症状が出てから見つかる場合には進行していることも少なくありません。
そのため、胃がんの対策として重要なのは
- ピロリ菌感染の確認と除菌
- 定期的な胃内視鏡検査
です。
早期胃がんのうちに発見できれば、内視鏡による切除で完治が可能な場合も多く、定期的な検査が非常に重要です。
| がん罹患数の順位(2021年) | |||||
| 1位 | 2位 | 3位 | 4位 | 5位 | |
| 男性 | 前立腺 | 大腸 | 肺 | 胃 | 肝臓 |
| 女性 | 乳房 | 大腸 | 肺 | 胃 | 子宮 |
元データ: 全国がん登録罹患データ
| がん死亡数の順位(2024年) | |||||
| 1位 | 2位 | 3位 | 4位 | 5位 | |
| 男性 | 肺 | 大腸 | 胃 | 膵臓 | 肝臓 |
| 女性 | 大腸 | 肺 | 膵臓 | 乳房 | 胃 |
元データ:人口動態統計がん死亡データ
胃がんの原因
胃がんの最大の原因は、ヘリコバクター・ピロリ菌(H. pylori)感染です。
ピロリ菌は胃の粘膜に住みつき、慢性的な炎症(慢性胃炎)を引き起こします。この炎症が長期間続くと、胃粘膜が萎縮して細胞の構造が変化し、やがてがんが発生することがあります。
ピロリ菌感染者は、非感染者に比べて胃がんの発生リスクが数倍高いことが知られています。
その他の危険因子としては、
- 塩分の多い食事(漬物・干物・加工食品など)
- 喫煙・過度の飲酒
- 野菜・果物の摂取不足
- 遺伝的素因(家族に胃がんの既往がある場合)
などがあります。
ピロリ菌の感染が確認された場合、除菌治療を行うことで胃がんの発症リスクを大きく下げることができます。除菌後も胃粘膜の萎縮が残るため、定期的な内視鏡検査による経過観察が推奨されます。
胃がんの症状
胃がんは早期の段階では自覚症状がほとんどありません。そのため、症状が出てから見つかる場合には、すでに進行していることもあります。
初期症状としてみられることがある症状
早期の胃がんでは症状がないことがほとんどですが、まれに
- 胃もたれ
- みぞおちの違和感
- 軽い食欲低下
- 吐き気
などの症状がみられることがあります。
しかし、これらの症状は胃炎や機能性ディスペプシアなどでもよくみられる症状であり、症状だけで胃がんを判断することはできません。
進行すると現れる症状
胃がんが進行すると、次のような症状がみられることがあります。
- 胃もたれ、食欲不振
- みぞおちの痛みや違和感
- 吐き気、嘔吐
- 体重減少
- 貧血
- 黒色便(消化管出血)
これらの症状が続く場合は、自己判断で放置せず、医療機関を受診し、胃内視鏡検査などの適切な検査を受けることが重要です。
胃がんの検査
胃内視鏡検査(胃カメラ)
胃がんを見つけるために最も重要な検査は**胃内視鏡検査(胃カメラ)**です。
内視鏡では
- 粘膜の色調変化
- 小さな隆起
- 陥凹
- 粘膜の凹凸
などを直接観察できます。
疑わしい部分があれば、組織を採取(生検)して病理検査を行います。
当院の胃カメラについて
→ 胃カメラ・内視鏡検査
血液検査(腫瘍マーカー)
血液検査では
- CEA
- CA19-9
などの腫瘍マーカーを測定することがあります。 しかし、これらは早期胃がんでは上昇することはほとんどなく、早期発見には向いていません。そのため、胃がんの早期発見には内視鏡検査が最も重要です。
CT検査
胃がんと診断された場合には、CT検査を行います。
CTでは
- がんの広がり
- リンパ節転移
- 他臓器への転移
などを評価します。CT検査は胃がんを見つけるためというより、胃がんと診断された後にステージ(がんの進行の度合い)を評価するために行われます。
胃がんの種類
胃がんは、がん細胞の性質によっていくつかの種類に分類されます。
特に臨床では、分化型胃がん・未分化型胃がん・スキルス胃がんという分類がよく知られています。
がんの種類によって
・進行のしかた
・広がり方
・治療方法
などが異なるため、診断や治療方針を考えるうえで重要です。
分化型胃がん
分化型胃がんは、比較的ゆっくりと進行するタイプの胃がんです。
がん細胞がある程度もとの胃粘膜の構造に似ているため、「分化型」と呼ばれます。
このタイプの胃がんは、
- 高齢者に多い
- ピロリ菌感染による慢性胃炎を背景に発生することが多い
- 粘膜表面に隆起や浅いくぼみとして見つかることが多い
といった特徴があります。
早期の段階で見つかった場合には、内視鏡治療(ESD)で切除できるケースも多いのが特徴です。
未分化型胃がん
未分化型胃がんは、がん細胞の形が正常な細胞とは大きく異なるタイプの胃がんです。
分化型胃がんと比べて、比較的進行が早い傾向があります。
特徴として
- 若い世代でも発生することがある
- 胃の壁の中に広がりやすい
- 表面から見た変化がわかりにくいことがある
といった点があります。
そのため、未分化型胃がんでは、内視鏡治療の適応が慎重に判断されることが多く、手術が必要になる場合も少なくありません。
スキルス胃がん
スキルス胃がんは、未分化型胃がんの一種です。びまん性に胃の壁の中へ広がりながら進行する特徴があります。胃の壁全体が硬く厚くなる特徴があり、「硬がん(スキルス)」と呼ばれています。
特徴として
- 比較的若い人にも発生することがある
- 胃の壁の中に広がるため早期発見が難しい
- 胃の形が変形し、胃が硬くなる
といった点があります。
このタイプの胃がんは、表面に目立った腫瘍ができにくいため、進行してから発見されることもあります。
胃がんのステージとは?
ステージとは、がんの進行の度合いを区分して表したものです。
胃がんがどこまで広がっているのかを示す指標で、治療方法を決めるうえで重要な情報になります。
胃がんの進行度は、次の3つの要素をもとに評価されます。
- 壁深達度:がんが胃の壁のどこまで広がっているか
- リンパ節転移:リンパ節への広がり
- 遠隔転移:他の臓器への広がり
これらを総合して、胃がんはステージI〜IVの4段階に分類されます。
一般に、ステージが進むほど治療は複雑になり、生存率は低下します。
胃がんはどのように進行するのか?
胃がんの進行には、次の3つの様式があります。
- 壁深達度
- リンパ節転移
- 遠隔転移
それぞれについて説明します。
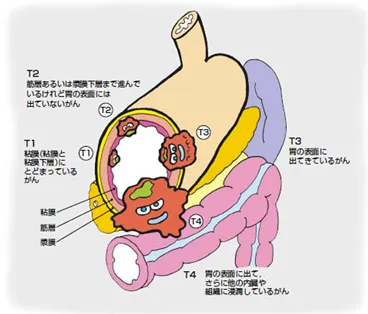
壁深達度(がんの浸潤)
胃がんは、胃の粘膜の細胞ががん化することから始まります。
初期の段階では、がんは胃の最も内側の層である粘膜にとどまっています。しかし時間の経過とともに、がん細胞が増えることで、胃の壁のより深い層へと広がっていきます。
胃の壁は内側から
粘膜 → 粘膜下層 → 筋層 → 漿膜
という構造になっており、がんが深い層まで広がるほど進行した状態といえます。
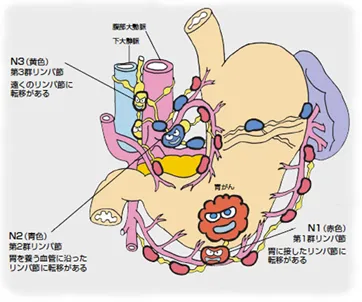
リンパ節転移(リンパ節への広がり)
がんが胃の壁の深い層に進むと、周囲のリンパ管の中にがん細胞が入り込み、近くのリンパ節へ広がることがあります。これをリンパ節転移といいます。
最初は胃の周囲にあるリンパ節に転移し、進行するとより遠くのリンパ節へと広がることがあります。
リンパ節転移があるかどうかは、胃がんのステージを決める重要な要素の一つです。
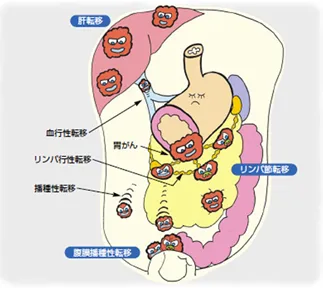
遠隔転移(他の臓器への広がり)
さらに進行すると、がん細胞が血管やリンパ管を通って、胃から離れた臓器へ広がることがあります。これを遠隔転移といいます。
胃がんでよくみられる転移先としては
- 肝臓
- 腹膜
- 肺
などがあります。
遠隔転移がある場合は、胃がんはステージIVに分類されます。
胃がんのステージ
これまで述べた3つの要素、壁深達度・リンパ節転移・遠隔転移を総合して、胃がんの進行度はステージI〜IVに分類されます。
一般に、ステージIは早期胃がんに含まれることが多く、ステージII以降は進行胃がんとして扱われます。
ステージI(早期胃がん)
がんが胃の粘膜や粘膜下層などの比較的浅い層にとどまっている段階です。リンパ節転移はないか、あってもごく限られています。
この段階の胃がんでは、条件を満たす場合には内視鏡治療(ESD)で切除できることがあります。
内視鏡治療の適応にならない場合には、胃の一部を切除する手術が行われます。
早期の段階で見つかった胃がんは、高い確率で治癒が期待できます。
ステージII
がんが胃の壁の深い層まで広がっている場合や、少数のリンパ節転移がある状態です。
治療は主に
- 胃の切除手術
- リンパ節郭清
を行い、再発を防ぐ目的で術後の抗がん剤治療が追加されることがあります。
ステージIII
がんがさらに進行し、複数のリンパ節に転移している状態です。
この段階でも手術による切除が可能な場合があり、手術後には再発予防を目的とした抗がん剤治療(補助化学療法)を行うことが一般的です。
ステージIV
胃から離れた臓器に転移している状態をステージIVといいます。
主な転移先には
- 肝臓
- 腹膜
- 肺
などがあります。
この段階では手術だけで治すことが難しい場合が多く、薬物療法(抗がん剤、分子標的薬、免疫チェックポイント阻害薬など)を中心とした治療が行われます。
ステージごとの生存率
胃がんのステージごとの5年生存率の目安は次のとおりです。
| ステージ | 進行度の概要 | 5年生存率(目安) |
| ステージI | 胃の浅い層にとどまる | 約90%前後 |
| ステージII | 胃壁の深部まで浸潤、または軽度のリンパ節転移 | 約60〜70% |
| ステージIII | 多数のリンパ節転移あり | 約30〜50% |
| ステージIV | 他臓器への遠隔転移あり | 約5〜10% |
ここで示される5年生存率とは、「診断から5年後に生存している人の割合」を統計的に示したものです。
ただし、生存率は過去の統計に基づく目安であり、個々の患者さんの余命を示すものではありません。年齢や体力、がんの性質、治療内容によって経過は大きく異なります。生存率の数字に過度にとらわれすぎないことが大切です。
胃がんの治療
胃がんの治療方法は、ステージによって異なります。
内視鏡治療(ESD)
早期胃がんの一部では、「内視鏡的粘膜下層剥離術(ESD)」が行われます。
ESDは内視鏡を用いて胃の粘膜の下の層を剥離し、がんを切除する治療です。
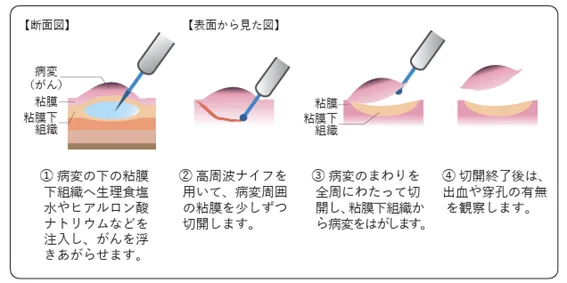
国立がん研究センター がん情報サービス「胃がん」(2026年1月第6版第1刷)より転載
特徴
- 胃を切らない(治療後の後遺症が極めて少ない)
- 身体への負担が少ない
- 入院期間が短い
一定の条件を満たす早期胃がんでは、ESDのみで治癒が期待できます。
どんな胃がんが内視鏡で治療できるのか?
がんが胃の粘膜にとどまり、リンパ節転移の可能性が非常に低いと考えられる場合に限って、内視鏡治療が適応となります。
- 粘膜内がん
- 分化型胃がん
- 一定の大きさ以内
- リンパ節転移の可能性が低い
といった条件を満たす胃がんがESDの対象となります。早期がんであればすべてが内視鏡治療の対象となるわけではなく、患者さんの胃がんの状態を個々に評価して、内視鏡治療が可能かどうか判断されます。
外科手術
内視鏡治療では切除ができず、遠隔転移がない胃がんに対して手術が推奨されます。がんとともに周囲の胃の一部または全部および周囲のリンパ節を含めて切除します。
胃切除の方法
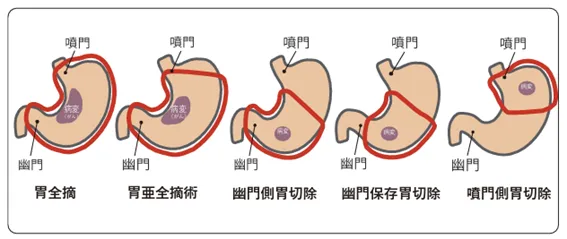
国立がん研究センター がん情報サービス「胃がん」(2026年1月第6版第1刷)より転載
胃の切除後は、食道や残った胃、腸などを縫い合わせて、食べ物の通り道を造り直します。(「再建」といいます。)
薬物療法
胃がんの治療では薬を使った治療(薬物療法)が行われることがあります。
薬物療法の目的
がんの進行度や状態によって薬物療法の目的は異なります。
- 補助化学療法(手術後の治療)
手術でがんを取り除いたあとに行う治療です。目に見えない小さながん細胞が体内に残っている可能性があるため、再発を防ぐ目的で抗がん剤を使用します。 - 術前化学療法
手術の前に抗がん剤治療を行う方法です。がんを小さくして手術を行いやすくすることや、転移のリスクを下げることを目的として行われます。 - 進行・再発胃がんに対する化学療法
がんが進行して手術が難しい場合や、手術後に再発した場合には、がんの進行を抑えたり症状を和らげたりする目的で薬物療法が行われます。
胃がん治療に使われる主な薬
胃がんの薬物療法では、一種類の薬を単独で、もしくはいくつかの種類の薬を組み合わせて使用します。
- 抗がん剤
がん細胞の増殖を抑え、がん細胞を攻撃する薬です。 - 分子標的薬
がん細胞の増殖に関わる特定の分子を狙って作用する薬で、がんの増殖を抑える働きがあります。 - 免疫チェックポイント阻害薬
体の免疫の働きを活性化させ、自分の免疫の力でがん細胞を攻撃しやすくする治療薬です。
当院では、地域の基幹病院と密に連携し、内視鏡検査による早期発見と適切な専門治療への橋渡しを行っています。また、手術を受けた方のフォローアップも行っております。
胃がんの予防
胃がん予防で最も重要なのはピロリ菌の除菌です。
ピロリ菌を除菌すると、胃がんの発生リスクはおよそ3〜5割程度低下することが研究で示されています。ただし、除菌によって胃がんの危険が完全になくなるわけではありません。特に胃粘膜の萎縮がある場合は、除菌後も定期的な胃カメラ検査を受けることが大切です。
その他にも
- 塩分を控える
- 禁煙
- 野菜・果物を十分に摂る
- 過度の飲酒を避ける
といった生活習慣も重要です。
胃カメラは何歳から受けるべき?
胃がんは40歳代から増え始め、50歳以降で発生頻度が高くなるがんです。
しかし、早期の胃がんは自覚症状がほとんどないため、症状が出てからでは進行している場合もあります。
そのため、症状がなくても定期的に胃内視鏡検査(胃カメラ)を受けることが早期発見につながります。
基本の目安は「40歳以降」
特別な症状やリスクがない方でも、40歳を過ぎたら一度は胃カメラ検査を受けることがすすめられます。
理由として
- 40歳代から胃がんの発生が増え始める
- ピロリ菌感染による慢性胃炎が長年続くことで胃がんが発生することがある
- 早期胃がんはほとんど症状がない
といった点が挙げられます。
早めの検査がすすめられる方
次のような方は、40歳より前でも検査を検討したほうがよい場合があります。
- ピロリ菌感染がある、または過去に除菌した
- 胃がんの家族歴がある
- 慢性胃炎や萎縮性胃炎がある
- 胃の症状(胃もたれ、みぞおちの痛みなど)が続く
このような場合は、医師と相談しながら検査の時期を決めることが大切です。
何年ごとに受ければよい?
胃カメラ検査の間隔は、胃粘膜の状態によって異なります。
一般的には
- ピロリ菌未感染の場合:2〜3年ごと
- ピロリ菌除菌後の場合:1〜2年ごと
- 萎縮性胃炎がある場合:年1回
程度の検査がすすめられることが多いですが、実際の検査間隔は患者さんの状態によって調整されます。
まとめ
胃がんは日本人に比較的多いがんですが、早期に発見すれば治癒が期待できるがんです。
早期の胃がんでは自覚症状がほとんどないため、症状が出る前に検査で見つけることが重要です。
胃がんの予防と早期発見のためには
- ピロリ菌感染の確認と除菌
- 定期的な胃内視鏡検査
- 生活習慣の見直し
が大切です。
特に、ピロリ菌の除菌によって胃がんの発生リスクはおよそ3〜5割低下するとされています。ただし、除菌後も胃がんのリスクが完全になくなるわけではないため、定期的な胃カメラ検査を続けることが重要です。 胃の症状が気になる方や胃がんのリスクがある方は、早めに医療機関を受診し、必要に応じて胃内視鏡検査を受けることをおすすめします。
記事監修医紹介
小泉 岐博
(こいずみ みちひろ / Michihiro Koizumi)
経歴

神奈川県藤沢市生まれ。
1995年、日本医科大学医学部卒業。医学博士。
大学付属病院および関連病院において、消化器疾患の診療・検査・手術に従事。専門は大腸がん。
2020年より西新井大腸肛門科に勤務し、肛門疾患の診療および手術手技の研鑽を積む。
2023年、北千住大腸肛門クリニック院長に就任。
現在は、大腸・胃の内視鏡検査および治療、肛門疾患の診療と日帰り手術、がん手術後のフォローアップを中心に診療を行っています。
「患者さんが何に困っているのか」を大切にし、患者さん一人ひとりにとって何が最適な治療なのかをともに考えることを診療理念としています。
略歴・資格
- 日本医科大学付属病院 兼任講師
- 日本外科学会 専門医・指導医
- 日本消化器外科学会 専門医・指導医
- 日本大腸肛門病学会 専門医・指導医・評議員
- 日本消化器内視鏡学会 消化器内視鏡専門医・指導医
- がん治療認定医