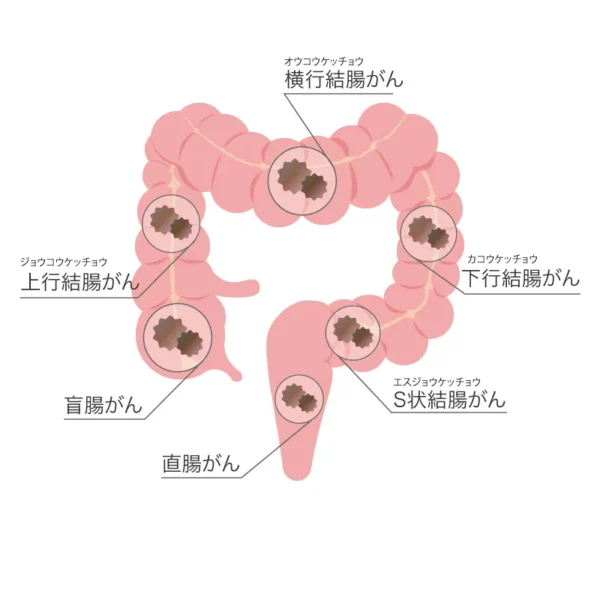
大腸がんとは
大腸がんは、大腸(結腸や直腸)の内側を覆う粘膜から発生する悪性腫瘍です。日本では食生活の欧米化などにより年々増加しており、男女ともに罹患数・がん死亡数の上位を占めるがんです。早期の段階ではほとんど症状がないことが多く、定期的な検査によって早期発見することが非常に重要です。がんになる前のポリープを内視鏡で切除することは大腸がんの予防になります。また、ごく早期の大腸がんであれば内視鏡による切除で治療が完結できます。
| がん罹患数の順位(2021年) | |||
| 1位 | 2位 | 3位 | |
| 男性 | 前立腺 | 大腸 | 肺 |
| 女性 | 乳房 | 大腸 | 肺 |
| がん死亡数の順位(2023年) | |||
| 1位 | 2位 | 3位 | |
| 男性 | 肺 | 大腸 | 胃 |
| 女性 | 大腸 | 肺 | 膵臓 |
なぜ大腸がんができるのか?
大腸がんは、多くの場合 「ポリープ(腺腫)」ができ、それがゆっくりとがん化していく過程をたどります。この一連の流れには遺伝的な要素を含みますが、食生活や生活習慣も通して深く関係していることが分かっています。
ポリープができる仕組み
大腸の粘膜では日々細胞が生まれ変わっていますが、
脂肪の多い食事、加工肉のとりすぎ、食物繊維不足、運動不足、肥満、喫煙、飲酒などの生活習慣が続くと、大腸粘膜にポリープが発生しやすくなります。 また、家族に大腸がんやポリープのある方は、もともとできやすい体質を持つことがあります。
ポリープががんに進む仕組み
できたポリープの多くは良性のままですが、よくない生活習慣が続くと、ポリープの細胞の遺伝子が傷つきやすくなります。この遺伝子の損傷が積み重なるほど、がんに進みやすいポリープへと変化していきます。 そのため、一部のポリープは数年〜10年ほどかけて、ゆっくりとがんへ進むとされています。
どんな症状が起こるの?
大腸がんの症状は、がんができる部位によって異なります。肛門に近いほど症状が出やすく、血便(便に血が混じる)、便秘と下痢のくり返し、便が細くなる、残便感などがあります。肛門から遠い部分(盲腸や上行結腸)はかなり大きくならないと症状が出にくく、腹痛、体重減少、貧血、しこりを触れるなどがあります。しかし、いずれの箇所であっても初期の段階では症状がほとんど出ないことが多く、大腸がん検診や定期的に内視鏡検査を受けることで症状が出る前に発見することが重要です。早い段階で見つけたがんのほうが完治しやすいからです。
どんな検査が必要なの?
大腸がんの診断には、まず便潜血検査や血液検査、CTなどが行われますが、最も確実で正確に診断できるのは大腸内視鏡検査です。内視鏡では大腸の粘膜を直接観察でき、小さなポリープや早期がんも見逃しにくいという利点があります。また、検査中に異常が見つかれば、その場で組織を採取して病理検査に回すことができ、ポリープがあった場合には摘出することも可能で、大腸がんの予防にもつながります。
当院では、鎮静剤を使用した苦痛の少ない大腸内視鏡検査を行っており、検査から治療まで一貫して対応しています。早期発見・早期治療によって大腸がんの多くは治すことができます。40歳を過ぎたら、定期的な内視鏡検査を受けることをおすすめします。
大腸がんのステージって何?
ステージとはがんの進行の度合いを区分してあらわしたものです。
大腸がんはどのように進行するのか?
がんの進行は次の3つの様式があります。
- 壁深達度(がんの浸潤)
- リンパ節転移(リンパ節への広がり)
- 遠隔転移(血管を通って離れた臓器へ広がる)
それぞれについて解説します。
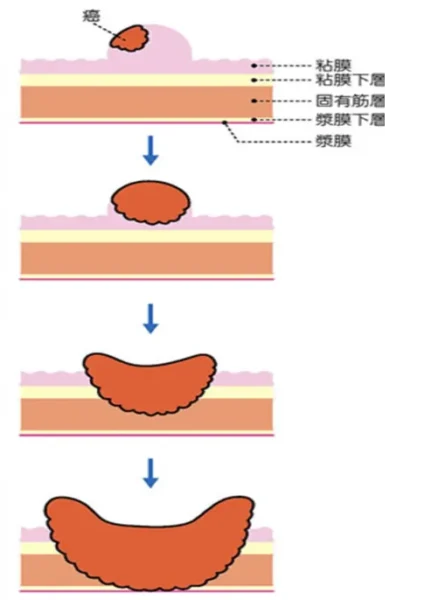
壁深達度(がんの浸潤)
大腸がんは、まずポリープの一部のがん化から始まります。最初のころは大腸のいちばん内側にある粘膜にとどまった状態(粘膜内がん)ですが、
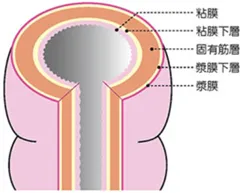
そこから時間をかけてがん細胞が増え、がんが大きくなるにつれて、大腸の壁の深い層へ広がっていくことで進行していきます(がんの浸潤といいます)。 大腸の壁は内側から
粘膜 → 粘膜下層 → 筋肉の層 → 外側の膜(漿膜)
という順番になっており、がんが深いところへ進むほど、進行した状態といえます。
リンパ節転移(リンパ節への広がり)
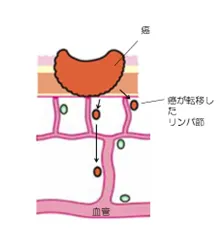
がんが深い層に進むと、
大腸の周りのリンパ管に入り込み、近くのリンパ節のなかにがんが入ってそこでがん細胞が増えます。これをリンパ節転移といいます。最初は腸の近くのリンパ節に転移し、次第に腸から離れたリンパ節に転移は広がっていきます。
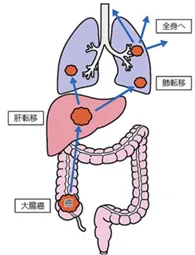
遠隔転移(血管を通って離れた臓器へ広がる)
さらに進むと、がん細胞が血管に入り込み、肝臓や肺などの離れた臓器へ広がる(遠隔転移)ことがあります。
- 大腸からの血液はまず 肝臓 に流れるため、肝転移が最も多い
- 次いで 肺 へ転移することもある
大腸がんのステージ
これまで述べた3つの要素、壁深達度、リンパ節転移、遠隔転移の3つを総合して、がんの進行度を0〜IVの5段階に区分したものを「ステージ」といいます。一般に、ステージが進むほど治療は複雑になり、生存率は低下します。
ステージ0~II
大腸がんが腸の壁の中にとどまり、リンパ節転移や遠隔転移を認めない状態が、ステージ0〜IIに区分されます。大腸がんが発生して間もなく、粘膜の中にとどまっている段階がステージ0、少し進んでがんが粘膜下層まで浸潤するとステージI、さらに筋層以上に浸潤するとステージIIに分類されます。手術をせずに内視鏡で切除できるのはステージ0とステージIの中の初期のものです。つまり、がんが粘膜下層のなかでも少し深めに浸潤すると手術が必要と判断されます。
ステージIII
大腸がんの浸潤が進むにつれて大腸周囲のリンパ節にがんが転移する頻度が高くなります。リンパ節転移のある大腸がんがステージIIIに分類されます。リンパ節転移は壁深達度が高くなるほど頻度が高くなります。また、リンパ節転移の個数が増えるほどがんは進行している状態になり、手術後の再発の危険度が高くなります。
ステージIIIの大腸がんの治療は、原則として手術切除をおこない、その後、再発防止を目的とした抗がん剤治療を追加します。抗がん剤治療の期間は六ヶ月が一般的です。
ステージIV
大腸から離れた臓器(肝臓,肺,腹膜など)に拡がっている(=遠隔転移)段階をステージIVと分類します。大腸に存在するがんを原発巣,転移しているがんを転移巣といいます。
原発巣と転移巣の両方を安全に取り切れる場合には,両方を手術で切除します。
しかし、原発巣はとりきれるが、転移巣はとりきれないといったことがしばしばあります。この場合は、原発巣を手術することにメリットがあるかどうかをその患者さんごとに判断する必要があります。残っているがんに対しては抗がん剤治療を行います。
原発巣と転移巣の両方とも手術で取りきれない場合は,手術は行わず,薬物療法や放射線治療を選びます。
以上はあくまでも原則的な考え方です。実際には大腸がんの転移には様々なバリエーションがあるので患者さんごとに、それぞれの治療法のメリット・デメリットを評価して、適切な治療の組み合わせを選択していく必要があります。
ステージごとの生存率
大腸がん ステージ別 5年生存率(目安)
| ステージ | 進行度の概要 | 5年生存率(目安) |
| ステージ0 | がんが粘膜内にとどまる(粘膜内がん) | 約100% |
| ステージI | 粘膜下層〜筋層まで浸潤、転移なし | 約90〜95% |
| ステージII | 大腸壁の深い層まで浸潤、リンパ節転移なし | 約80〜90% |
| ステージIII | リンパ節転移あり(遠隔転移なし) | 約60〜75% |
| ステージIV | 肝臓・肺などへの遠隔転移あり | 約15〜20% |
大腸がんは、できるだけ早い段階で見つけるほど、治療が簡単になり、治る可能性が高くなるがんです。 なお、ステージ別に示される「5年生存率」は、「診断から5年後に生存している人の割合」を統計的に示したものです。生存率はあくまで過去の統計に基づく目安であり、個々の患者さんの余命を示すものではありません。年齢、体力、がんの性質、治療内容によって経過は大きく異なります。生存率の数字に過度にとらわれすぎないでください。
どんな大腸がんが内視鏡で治療できるのか?
がんの深達度が粘膜内、またはごく浅い粘膜下層にとどまっていることが条件です。
粘膜下層に一定以上がんが浸潤すると、リンパ節転移の可能性が高くなるため、内視鏡治療のみでは不十分となり、腸とリンパ節を切除する手術が必要になります。
大腸がんの予防
大腸がんは、生活習慣と深く関係しているがんの一つです。日常生活を見直すことで発症リスクを下げることは可能です。
食生活の改善
食生活は大腸がんの発症リスクに大きく関わります。
- 野菜・果物・海藻など食物繊維を多く含む食品をとる。
- 脂肪の多い食事や加工肉(ベーコン・ハム・ソーセージなど)を控える
- 赤身肉のとりすぎに注意する
食物繊維は便通を整え、腸内環境を改善することで、大腸がんのリスクを下げると考えられています。
適度な運動を習慣にする
運動不足は大腸がんのリスク因子の一つです。
- ウォーキングなどの軽い有酸素運動
- 無理のない範囲で継続すること
が大切です。運動は腸の動きを活発にし、肥満の予防にもつながります。
肥満を避ける
肥満、とくに内臓脂肪の増加は、大腸がんのリスクを高めることが知られています。
- 食べすぎに注意する
- 体重を適正に保つ
といった日常的な心がけが重要です。
禁煙を心がける
喫煙は他のがんと同様に、大腸がんのリスクも高めます。
- 長年の喫煙習慣
- 本数が多いほどリスクは上昇
禁煙は大腸がんだけでなく、さまざまな病気の予防につながります。
アルコールは控えめに
過度の飲酒も大腸がんの発症リスクを高めるとされています。
- 毎日の飲酒量を減らす
- 休肝日を設ける
といった工夫が大切です。
予防をしても「完全に防げる」わけではありません
生活習慣を整えることはとても大切ですが、
大腸がんは予防だけで完全に防げる病気ではありません。生活習慣に気をつけていても発症することがあります。
- 体質や遺伝的要因
- 加齢
などが、がんの発生に影響するからです。生活習慣の改善に加えて定期的な内視鏡検査をおこないましょう。大腸がんになる前のポリープを切除することも大腸がんの予防です。もし、がんが発生しても治る可能性が高い、早期がんの発見につながります。
大腸内視鏡検査は何歳から受けるべき?
基本の目安は「40歳以降」
特別な症状やリスクがない方でも、40歳を過ぎたら一度は大腸内視鏡検査を受けることがすすめられます。理由として、
- 40歳代から大腸ポリープが増え始める
- 50歳前後から大腸がんが急増する
- 初期の大腸がんはほとんど症状がない
といった点が挙げられます。
とはいっても、40歳を超えてまだ内視鏡検査を受けたことがない方もたくさんいらっしゃると思います。何歳になってもいいので、まず1回目の検査を受けることが重要です。
何年ごとに受ければよい?
検査間隔は、受けた内視鏡検査の結果によって異なります。
- 異常がなかった場合:3〜5年ごと
- ポリープを切除した場合:1〜3年ごと
- がんやがんに近いポリープ(高異型度腺腫といいます)があった場合:医師の指示に従う
※体質や過去の結果によって、適切な間隔は変わります。
まとめ
大腸がんは、日本人にとても多いがんの一つですが、早期に発見できれば、治癒が十分に期待できるがんでもあります。 生活習慣の改善によって発症リスクを下げることは可能ですが、完全に防げる病気ではありません。そのため、症状がなくても定期的に検査を受けることが重要です。大切なのは、正しい知識を持ち、早めに行動することです。40歳を過ぎたら、一度は大腸内視鏡検査を受けることをおすすめします。
記事監修医紹介
小泉 岐博
(こいずみ みちひろ / Michihiro Koizumi)
経歴

神奈川県藤沢市生まれ。
1995年、日本医科大学医学部卒業。医学博士。
大学付属病院および関連病院において、消化器疾患の診療・検査・手術に従事。専門は大腸がん。
2020年より西新井大腸肛門科に勤務し、肛門疾患の診療および手術手技の研鑽を積む。
2023年、北千住大腸肛門クリニック院長に就任。
現在は、大腸・胃の内視鏡検査および治療、肛門疾患の診療と日帰り手術、がん手術後のフォローアップを中心に診療を行っています。
「患者さんが何に困っているのか」を大切にし、患者さん一人ひとりにとって何が最適な治療なのかをともに考えることを診療理念としています。
略歴・資格
- 日本医科大学付属病院 兼任講師
- 日本外科学会 専門医・指導医
- 日本消化器外科学会 専門医・指導医
- 日本大腸肛門病学会 専門医・指導医・評議員
- 日本消化器内視鏡学会 消化器内視鏡専門医・指導医
- がん治療認定医