大腸ポリープ
大腸ポリープとは
大腸ポリープとは、大腸の内側(粘膜)にできる「いぼ状の隆起」のことをいいます。
多くは無症状で、健康診断や大腸内視鏡検査で偶然見つかります。 ポリープの中には、将来的に大腸がんへ進行する可能性があるものがあります。そのため、大腸内視鏡検査でポリープを早期に発見し、必要に応じて切除することが大腸がんの予防につながります。
大腸ポリープは放置するとどうなる?
大腸ポリープは自然に消えることはほとんどありません。
また、大腸ポリープのすべてが大腸がんになるわけではありません。がんになるのは一部のポリープですが、特に「腺腫」と呼ばれるタイプのポリープは、数年〜10年以上かけて大腸がんへ進行することがあります。
このため、定期的に検査を行い、大腸ポリープを切除することは将来の大腸がん発生の予防につながります。代表的研究では、腺腫切除により大腸がんの発生が約70〜90%減少し、大腸がん死亡も約50%程度減少したと報告されています。
大腸ポリープはどのくらいの人に見つかる?
大腸内視鏡検査を受けた人の約30〜40%でポリープが見つかるといわれています。
年齢とともに増え、50歳以上では半数近くに認められることもあります。
ポリープの種類
大腸ポリープにはいくつかの種類があります。
■ 腺腫(せんしゅ)
最も一般的なポリープです。大腸ポリープの6~8割を占めるといわれています。
腺腫は将来的にがんへ進行する可能性(がん化リスク)を持つ代表的なポリープです。
一般にポリープのサイズが大きいほどがん化のリスクが高くなります。
■ 過形成性ポリープ
比較的小さく、直腸やS状結腸にできることが多いポリープです。
通常はがん化する可能性は低いとされています。
■ SSA/P(鋸歯状病変)
近年注目されているポリープです。
特徴として
・平坦で見つけにくい
・右側結腸(上行結腸など)に多い
・がんの前段階になることがある
このタイプは腺腫とは別の発がん経路に関与すると考えられています。
■ 炎症性ポリープ
腸の炎症が治ったあとに粘膜が再生する過程でできるポリープです。潰瘍性大腸炎などの炎症性腸疾患でみられることが多いですが、感染性腸炎など炎症のあとにできることもあります。
炎症による変化で生じるものであり、ポリープ自体ががんになることはまれです。
※このページでは、がん化の可能性を持つ「腺腫」を中心に解説します。
大腸ポリープの症状・初期症状
初期症状
大部分のポリープは無症状です。
まれに大きなポリープでは
- 便に血が混じる(血便)
- 便潜血検査陽性
などをきっかけに発見されることがあります。
便潜血検査は大腸がんのスクリーニングとして有用ですが、小さなポリープの発見には限界があります。
大腸ポリープの原因
大腸ポリープの発生には、生活習慣や体質が関係しています。
加齢
年齢とともに発生頻度は増加します。
特に40歳以降で発見されることが多くなります。
食生活(高脂肪・低食物繊維)
動物性脂肪が多く、野菜や食物繊維が少ない食事は、大腸ポリープや大腸がんのリスクを高める可能性があります。
肥満・運動不足
肥満や運動不足は、大腸がんと同様にポリープのリスク因子とされています。
喫煙・飲酒
長期の喫煙や過度な飲酒は発生率を高める可能性があります。
家族歴
家族に大腸がんや大腸ポリープの既往がある場合、発生リスクが高くなることが知られています。
生活習慣の改善によってポリープ発生のリスクをある程度低下させる可能性はありますが、複数の要因が関係するため完全に予防することは難しいといわれています。 そのため、定期的な大腸内視鏡検査が重要です。
大腸ポリープの大きさとがんの関係
ポリープは大きさによってがん化リスクが異なります。
5mm未満
小さく、がんを含むことは極めてまれです。
ただし、将来的に大きくなる可能性はあります。
5mm~10mm
比較的よく見つかるサイズのポリープです。
約1~3%の腺腫にがんが含まれると報告されています。
このサイズでは内視鏡での切除が検討されます。
10~20mm
がんを含む可能性が高くなるサイズです。
約10~20%の腺腫にがんが含まれると報告されています。
この場合は、EMR(内視鏡的粘膜切除術)などの内視鏡治療で切除します。
20~30mm
がんを含む可能性がさらに高くなります。
内視鏡治療で切除できる場合もありますが、がんが粘膜下層まで深く浸潤している場合には手術治療が必要となることがあります。
(サイト内リンク;どんな大腸がんが内視鏡で治療できるのか?)
大腸ポリープの分類
大腸ポリープは形によって分類されます。
- 有茎性(きのこ型)
- 亜有茎性
- 無茎性(平坦型)
- 表面型(IIa、IIbなど)
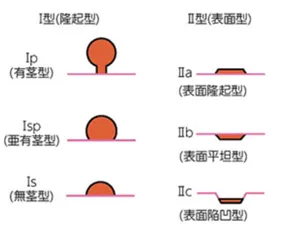
平坦型のポリープは内視鏡で見つけにくいことがあり、精度の高い内視鏡検査が重要です。
大腸ポリープの検査方法
便潜血検査
便に血液が混じっていないかを調べる検査です。大腸がん検診として広く行われています。
ただし、小型のポリープから出血することは少ないため、ポリープの発見には限界があります。
大腸内視鏡検査(最も確実な検査)
カメラを用いて大腸の内部を直接観察する検査です。
- 小さなポリープも発見できる
- 発見したポリープをその場で切除できる
という大きなメリットがあります。
CTコロノグラフィ
CT装置を用いて大腸を立体的に描出する検査です。
肛門から炭酸ガスを入れて大腸を広げた後、CT撮影を行います。
内視鏡検査が困難な場合などに行われることがありますが、ポリープを切除することはできません。
大腸ポリープの治療方法
大腸がんの多くは、腺腫などのポリープから時間をかけて発生すると考えられています。そのためポリープの段階で切除することが、大腸がん予防につながります。
基本は内視鏡による切除です。
- ポリペクトミー
- EMR(内視鏡的粘膜切除術)
- ESD(内視鏡的粘膜下層剥離術)
(サイト内リンク 大腸ポリープ切除手術の種類)
大腸ポリープの切除後の注意点
ポリープ切除後約1週間は出血の可能性があります。
出血を防ぐため、食事や生活にいくつか注意点があります。
切除後の食事
ポリープ切除後1週間程度は
- 香辛料などの刺激物
- 脂っこい食事
- 食物繊維の多い食事
は控えましょう。腸に負担がかかる恐れがあります。消化のよい食事を心がけてください。
飲酒について
アルコールは腸の血流を増やす作用があるため、ポリープ切除後の出血リスクを高める可能性があります。1週間程度の飲酒は控えてください。
運動
当日は安静が基本です。
激しい運動は数日控えます。
入浴
当日はシャワー程度にしてください。
長時間の入浴やサウナは出血リスクを高める可能性があります。
仕事
デスクワークは翌日から可能なことが多いです。
力仕事や出張などは数日控えてください。
旅行・長距離移動
切除後数日は遠方への移動は控えることをおすすめします。
万一出血が起きた場合、すぐに医療機関で対応できるようにするためです。
出血のリスクは
- ポリープの数
- 大きさ
- 切除方法
によって異なります。当院では、処置内容に応じて個別に説明を行っています。
大腸内視鏡検査はいつからどのくらいの間隔で受ければよい?
大腸内視鏡検査の適切な間隔は、
- ポリープの有無
- ポリープの数
- ポリープの大きさ
- 切除したポリープの種類や病理検査の結果
によって変わります。ガイドラインでは、患者さんのリスクに応じて検査間隔を調整することが推奨されています。
初めて大腸内視鏡検査を受ける場合
大腸がんは40歳頃から増加するため、
40歳〜50歳頃に一度大腸内視鏡検査を受けることが推奨されています。
毎年大腸内視鏡検査を受けたほうがよいのでしょうか?
必ずしも毎年検査を受ける必要はありません。
大腸ポリープや大腸がんは、通常数年かけてゆっくり発生・進行すると考えられています。
そのため、日本のガイドラインではポリープの状態に応じて1〜5年程度の間隔での検査が推奨されています。
2回目以降の検査の間隔は?
検査の間隔は直近の検査で見つかったポリープの状態によって異なります。
異常が見つからなかった場合
大腸内視鏡検査で
- ポリープなし
- 小さな過形成ポリープのみ
の場合は
5年前後の再検査が目安とされています。ただし、便潜血検査による大腸がん検診は毎年継続することが推奨されています。
小さな腺腫(10mm未満)が1〜2個見つかった場合
低リスク腺腫と呼ばれます。
この場合の再検査の目安は3〜5年後です。
ポリープが複数見つかった場合
次のような場合は再発リスクが高くなります。
- 腺腫が3個以上
- 10mm以上のポリープ
- 高度異型を伴う腺腫
この場合は約3年後の再検査が推奨されています。
ポリープが非常に多い場合
次のような場合は特に注意が必要です。
- 腺腫が10個以上
- 大きな腺腫がある
- 遺伝性疾患が疑われる場合
この場合は1年後の再検査が検討されます。
なお、大きなポリープなどを分割切除した場合(一つの病変をいくつかに分けて切除した場合)は、切除部位にポリープが残っていないか確認するため、また大腸内視鏡前の下剤の効果が十分ではなく便が残っていた場合には、より短い間隔での検査が勧められる場合があります。
参照:日本消化器病学会の『大腸ポリープ診療ガイドライン2020改定第2版』
まとめ
大腸ポリープは珍しい病気ではありません。
しかし、早期に発見し切除することで大腸がんを予防できる病気です。40歳を過ぎたら、一度は大腸内視鏡検査をご検討ください。
大腸ポリープや大腸内視鏡検査についてご不安な点がありましたら、お気軽にご相談ください。
記事監修医紹介
小泉 岐博
(こいずみ みちひろ / Michihiro Koizumi)
経歴

神奈川県藤沢市生まれ。
1995年、日本医科大学医学部卒業。医学博士。
大学付属病院および関連病院において、消化器疾患の診療・検査・手術に従事。専門は大腸がん。
2020年より西新井大腸肛門科に勤務し、肛門疾患の診療および手術手技の研鑽を積む。
2023年、北千住大腸肛門クリニック院長に就任。
現在は、大腸・胃の内視鏡検査および治療、肛門疾患の診療と日帰り手術、がん手術後のフォローアップを中心に診療を行っています。
「患者さんが何に困っているのか」を大切にし、患者さん一人ひとりにとって何が最適な治療なのかをともに考えることを診療理念としています。
略歴・資格
- 日本医科大学付属病院 兼任講師
- 日本外科学会 専門医・指導医
- 日本消化器外科学会 専門医・指導医
- 日本大腸肛門病学会 専門医・指導医・評議員
- 日本消化器内視鏡学会 消化器内視鏡専門医・指導医
- がん治療認定医